Investigadores europeos y africanos coordinan esfuerzos para erradicar esta pandemia que mata cada año a 1'8 millones de personas.
La tuberculosis sigue matando silenciosamente. Según la organización Mundial de la Salud, el año pasado, más de 10 millones de personas fueron diagnosticadas con la enfermedad, a la que el año anterior ya habían sucumbido más de 1’8 millones de pacientes. La tuberculosis sigue siendo una de las diez principales causas de mortalidad en todo el mundo. Una pandemia, cuyo control requiere de nuevas herramientas especialmente: nuevos tratamientos más cortos y también más eficaces. Y ese es, precisamente el objetivo de un ambicioso proyecto que agrupa a decenas de investigadores europeos, y también africanos
Qué dicen quienes conviven con la tuberculosis cotidianamente
- “Me siento muy, muy débil”. – “Toso, toso y toso, casi todo el tiempo”. – “Es una de las enfermedades infecciosas más difíciles de tratar”. – “Yo perdí peso. Sudaba y tenía fiebre”. – “Cerca de un tercio de la población mundial la ha contraído recientemente”. – “Es una bacteria muy inteligente. Puede apoderarse del sistema inmunológico de una persona y propiciar las mejores condiciones para desarrollarse”. – “El objetivo es erradicar la tuberculósis en el mundo. Va a costar, pero tenemos que lograrlo.”
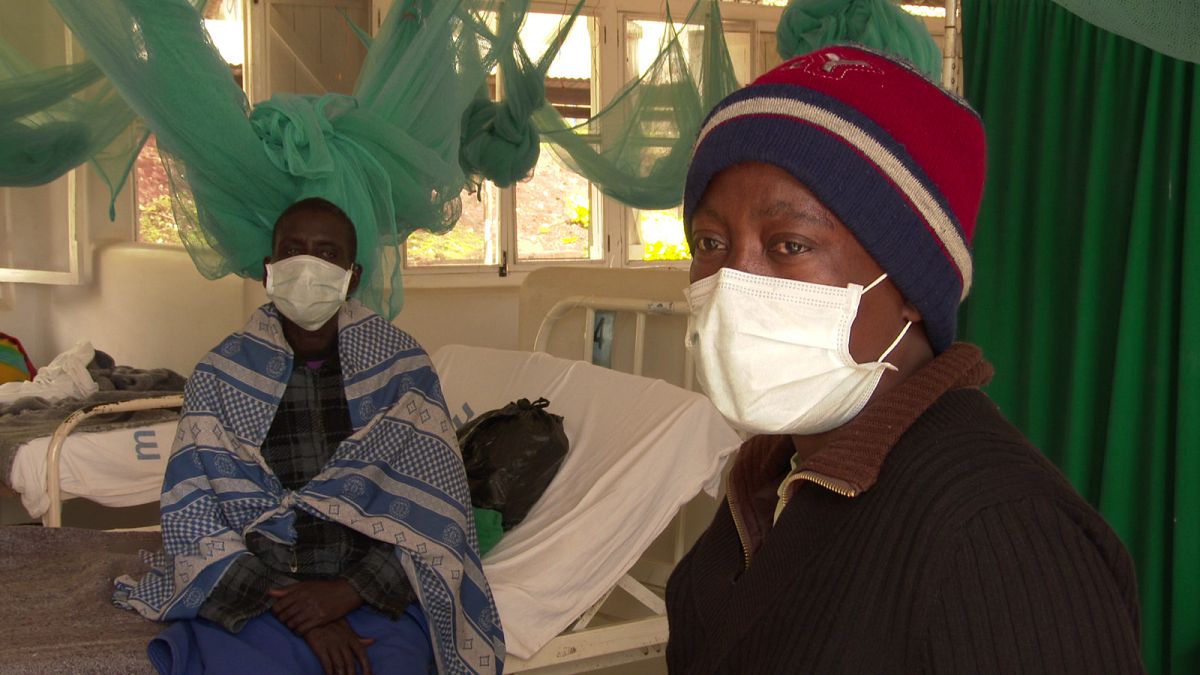
El hospital de Kibong’oto es el nuevo hogar para cerca de setenta pacientes, al menos durante unos meses. Algunos están completamente aislados porque se les considera como “muy infecciosos”. Otros están en grandes salas, con camas y mosquitera, esperando a que el tratamiento combata a la bacteria. Varios han sido tratados en más de una ocasión.
Es el caso de Asanterabi Swai. Tose cada poco. “La primera que me trataron no sabía exactamente el nombre de las pastillas. La primera vez, empecé sin injecciones. La segunda vez, comenzaron a dármelas. Ahora estoy a 56 pinchazos. Cada día. A primera hora del día, me ponen una inyección”, dice.
El tratamiento estandar consiste en una mezcla de varios medicamentos. La duración del mismo puede variar entre 6 y 18 meses. Los tratamientos largos facilitan la aparición de eventuales efectos secundarios y de bacterias multi resistentes. El costo para los pacientes, las familias y los sistemas de salud es colosal.
Mariam Mwakaje explica que en estos momentos está “a 800 kilómetros de mi casa y de mis hijos. Pero no puedo reunirme con ellos. Debo seguir con mi tratamiento aquí”.
En el seguimiento es la clave para reducir costes y mejorar la eficacia de los tratamientos
Stellah George Mpagama es especialista en enfermedades infeccionas del hospital del Kibong’oto. “La duración del tratamiento es muy larga. Cuando alguien tiene tuberculosis, por supuesto, hay ayudas para compar los medicamentos. Pero el sistema no apoya a los pacientes, en el plano del seguimiento. Muchos, no pueden venir hasta los centros de salud para tratarse durante seis meses, por ejemplo. Y eso puede propiciar que la bacteria se haga resistente a los medicamentos”, explica.
Para intentar acortarlos, el hospital trabaja codo con codo con una unidad de investigación cercana. De hecho, aquí se están llevando a cabo ensayos clínicos gracias a un proyecto de investigación europeo llamado PanACEA, desarrollado en el marco de la EDCTP, una asociación europea de desarrollo de ensayos clínicos.
March 24th is #WorldTBDay Join the campaign at https://t.co/GUGdZGXVSJ#UnitetoEndTB#WTBDpic.twitter.com/iskrZRO0pS
— PanACEA (@PanACEA_II) 22 de marzo de 2017
Los pacientes reciben dosis más altas de diferentes moléculas para ver si las bacterias pueden ser erradicadas más rápidamente y, al mismo tiempo, se realiza un seguimiento del paciente garantizando la tolerancia del mismo a los fármacos. Saumu Pazia, biotecnóloga comenta que “primero se determina si la bacteria es resistente a los antibióticos o receptiva a ellos.Y luego creamos cultivos de esas bacterias para analizarlas; a partir de muestras provenientes del hospital”. Hasta ahora, los ensayos clínicos han demostrado, por ejemplo, que triplicar la dosis de uno de los medicamentos estudiados, la rifampicina, podría acelerar la erradicación de la bacteria.
https://t.co/k8MhAvh9Ad Tuberculosis transmission in public locations in Tanzania: A novel approach to studying a pic.twitter.com/tjfO3FHPT3
— Sanders Filters Inc. (@SandersFilters) 14 de julio de 2017
Blandina Theophil Mmbaga directora del Instituto de investigación de Kilimanjaro clinical research institute dice que tratan “de evaluar cómo se distribuye el fármaco por el cuerpo y cómo éste suprime el microbio”
El proyecto se coordina desde el hospital Radboucum de Holanda. En Europa la tasa de infección por tuberculosis es mucho más baja que en África. Pero todavía hay media docena de pacientes infectados, en diferentes grados, por la tubercusis que son tratados aquí. Djajant Harpal, es uno de ellos. “Me hicieron un montón de pruebas y los médicos me dieron un tratamiento. Pero luego recaí y ahora he tenido que aumentar la medicación”, comenta.
En la segunda fase de los ensayos clínicos participarán 800 pacientes
El proyecto avanza. Se está pasando a otra etapa en los ensayos clínicos. En esta fase se emplearán marcadores microbiológicos mejorados y medidas estadísticas para ver la progresión o la regresión de la enfermedad. Se espera mucho de estos resultados. Según el coordinador del proyecto PanACEA, Martin Boeree, “los programas actuales intentan que los pacientes sigan el tratamiento durante seis meses. Imagínese si los tratamientos duraran sólo tres o cuatro, todo lo que podríamos ahorrar en términos de coste, de tiempo de los protocolos y de cumplimiento de los mismos por parte de los pacientes. Es más factible que los cumplan en tres meses que si el tratamiento dura seis”.
Partiendo de su experiencia, los científicos esperan que en esta segunda fase del proyecto participen 800 pacientes de seis países africanos. Como en los ensayos clínicos previos, los investigadores quieren comprender cómo reacciona el cuerpo de los pacientes a dosis más altas de tratamientos existentes; aunque ahora también quieren evaluar la seguridad y la eficacia de nuevos fármacos.
Lindsey Te Brake, experta en tuberculosis dice que necesitan “saber cuál es la cantidad real, presente en sangre, de las sustancias farmacológicas ingeridas por el paciente. Y también necesitamos saber la cantidad precisa del medicamento, que está en la sangre. Al medir un muestreo de sangre podemos estimar mejor qué está sucediendo en la zona de la infección.”
El VIH, un factor de riesgo importante
El proyecto ahora aspira a ampliar el alcance de los ensayos clínicos a otros países africanos, también duramente afectados por la enfermedad; pero con limitadas posibilidades tanto en infraestructura como en personal para llevarlos a cabo. Es el caso de Malawi, uno de los países más pobres del mundo. En esta clínica que está situada en el sur, por ejemplo, más de cincuenta personas con síntomas evidentes de padecer tuberculosis, son admitidas, cada día.
Aquí el virus del sida, el VIH, es, como en otros muchos lugares de África un factor de riesgo importante.
La bacteria de la tuberculosis puede permanecer latente en el cuerpo durante años, esperando al mejor momento para despertar. Los pacientes que dan positivo al sida presentan un sistema inmunitario tan débil que la tuberculosis no tiene ningún obstáculo para invadirlo. Henry Friler Banda, habla de su experiencia personal: “Yo vine para tratarme de sida. Me salté el tratamiento para el VIH durante mucho tiempo. Después empecé a tomarlo de nuevo, aquí en la clínica, pero me descubrieron síntomas nuevos… eran de tuberculosis.”
Cristofer Mkinga está especializado en estas patologías. Alerta sobre la tos: “en una persona seropositiva, la tos, sea cual sea la duración es un indicador de tuberculosis.Y ello, asociado a otros síntomas como una pérdida de peso significativa o sudores nocturnos nos lleva a investigar si hay tuberculosis”.
Este país no dispone, sin embargo, de las herramientas mínimas para luchar contra la enfermedad. En Blantire, la capital económica de Malawi, sólo hay dos aparatos de rayos equis en funcionamiento para cubrir una población de cerca de un millón de habitantes. Es necesario encontrar soluciones urgentemente.
Goster Likole and George Mubisa finding the missing #TB cases in Maula Prison, Malawi. They screened 2,818 inmates and found 68 TB cases. pic.twitter.com/jGC2S038C6
— Challenge TB (@ChallengeTB) 13 de septiembre de 2017
Marriot Nlieasa, especialista en efermedades infeccionas, asegura que en Malawi, la tasa “de incidencia es de alrededor de 160 casos por cada 100.000 personas. Es un problema muy grande. Lo que hace que la enfermedad aumente en este país es la pobreza y vivir en condiciones de hacinamiento”.
Para llevar a cabo ensayos clínicos ampliamente regulados, es necesario desarrollar una mayor capacidad clínica y de investigación. El proyecto en curso está contribuyendo a capacitar a los profesionales en su conocimiento y tratamiento de la enfermedad, tal y como señala, Elisabeth Corbett, epidemióloga: “Para forjar esa experiencia, necesitamos contar con jóvenes de Malawi, interesados particularmente en la investigación con el fin de que se especialicen, que esto les motive y que estén lo suficientemente bien pagados para que valga la pena dedicarse a ello.”
¿Y qué pueden esperar los enfermos de tuberculosis de todo este esfuerzo de investigación? A Davie, un operador de máquinas de 47 años, se la diagnosticaron en 2016. Dice que simplemente espera que los futuros pacientes no tengan que pasar por lo que él ha vivido: “No puede trabajar durante seis meses. No recibí ningún salario. Mi familia fue capaz de sobrevivir gracias a la ayuda de algunos amigos. Que el tratamiento dure menos de seis meses puede ser crucial para otros pacientes.”
Los investigadores esperan que su trabajo contribuya a alcanzar el objetivo de la Organización Mundial de la Salud de reducir en un 80% el número de nuevos casos de tuberculosis, en el mundo de aquí a 2030.